Fakta om knogleskørhed
- Knogleskørhed skyldes nedsat knoglestyrke og knoglemængde.
- Ved knogleskørhed kan man få knoglebrud ved almindelige dagligdags belastninger, eller hvis man falder.
- Omtrent hver 3. kvinde og hver 8. mand vil få et brud, der skyldes knogleskørhed.
- Behandling af knogleskørhed kan nedsætte risikoen for knoglebrud med cirka 50 procent.
Hvad er knogleskørhed?
Knogleskørhed (osteoporose) betyder skrøbelige eller porøse knogler og skyldes nedsat knoglestyrke og knoglemængde. Sygdommen bevirker, at man kan få knoglebrud ved almindelige dagligdags belastninger, eller hvis man falder på gulvet eller jorden. Disse brud kaldes 'lav-energibrud' i modsætning til 'høj-energibrud', der kan opstå i forbindelse med trafikulykker, fald fra stige eller fald på trapper.
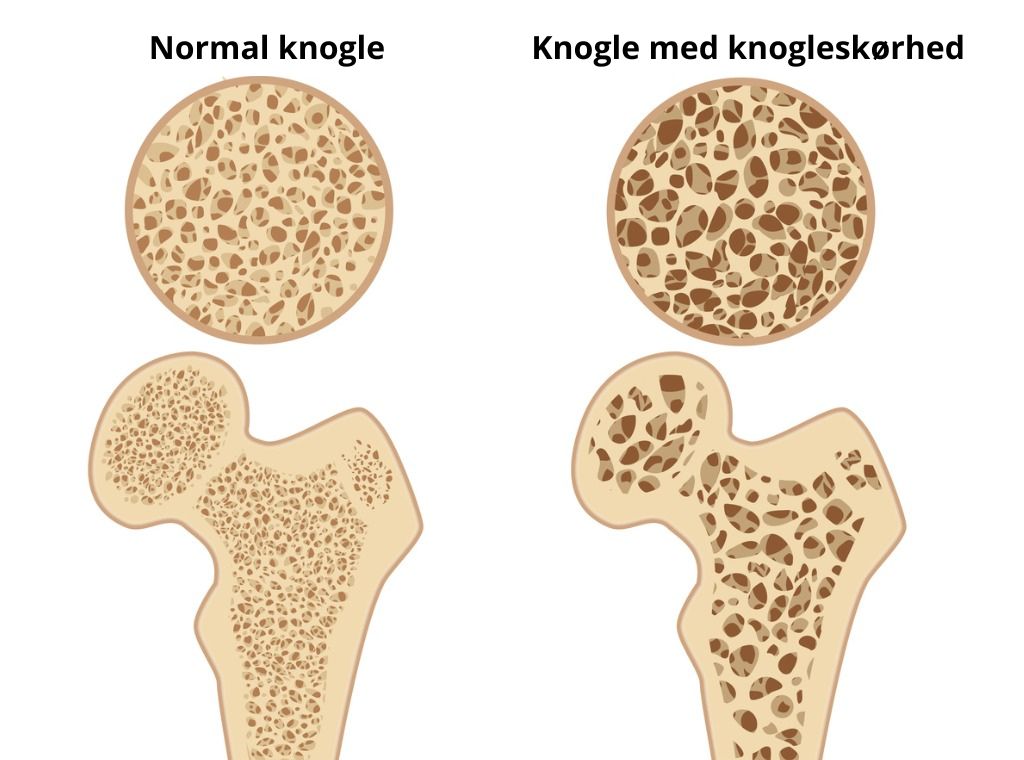
Rask knogle og knogle med knogleskørhed. Figur: iStock.
Når man har knogleskørhed, får man lettere knoglebrud i de områder af skelettet, der hovedsageligt er opbygget af knoglevæv, der har en struktur, der minder om natursvamp (trabekulær knogle), og som er omgivet af en tynd skal af kompakt knogle (kortikal knogle). Bruddene sidder hyppigst i underarmene ved håndleddet, i ryggen, i lårbenshalsen, i overarmen ved skulderen, i bækkenet og i ribbenene.
Underarmsbrud er langt hyppigst hos kvinder og kan optræde allerede fra 50-års alderen. Brud på ryghvirvlerne er ligeledes hyppigst hos kvinder og optræder typisk fra 60-års alderen.
Brud i lårbenshalsen optræder fra 70-års alderen og stiger herefter kraftigt med alderen. De ses hos begge køn, men optræder cirka 10 år tidligere hos kvinder sammenlignet med mænd. Der opstår 10.000 nye hoftebrud om året i Danmark.
Omtrent hver 3. kvinde og hver 8. mand vil få et knoglebrud, som skyldes knogleskørhed.
Diagnosen knogleskørhed kan stilles på to måder. Personen, der pådrager sig et lav-energibrud af en ryghvirvel eller lårbenshalsen har knogleskørhed. Personen, der endnu ikke har haft brud, men som har fået påvist lavt knoglemineral indhold ved en knoglescanning (T-score i ryg eller hofte mindre end -2,5), har også knogleskørhed.
Hvorfor får man knogleskørhed?
Skelettet opbygges i barne- og ungdomsårene, og skeletmængden er størst i 20- til 30-års alderen. Herefter begynder både mænd og kvinder at miste knogle. Mænd mister cirka en halv procent af skelettet per år og kvinder cirka en procent per år. Kvinder kan miste helt op til seks procent om året i årene umiddelbart efter overgangsalderen har sat ind. Dette skyldes, at æggestokkene er holdt op med at producere kvindeligt kønshormon.
I voksenalderen udskiftes skelettet livet igennem ved, at knoglenedbrydende celler fjerner ganske små mængder knoglevæv, der derefter gendannes af knogleopbyggende celler. Hvis disse celler ikke er i stand til at genopbygge så meget knoglevæv, som der nedbrydes, vil man miste knoglevæv. Det er den mekanisme, der medfører det aldersbetingede knogletab. Øges knoglevævets omsætning, så nedbrydning og opbygning forekommer flere steder i skelettet, vil knogletabet yderligere øges. Dette er baggrunden for det store knogletab efter overgangsalderen og i forbindelse med nogle sygdomme, som for eksempel forhøjet stofskifte (hyperthyreoidisme) og forhøjet produktion af biskjoldbruskkirtelhormon (hyperparathyroidisme).
Knogleskørhed kan skyldes, at man i ungdommen har opbygget for lidt knoglevæv, eller at man senere i livet har haft et for stort knogletab eller en kombination af begge dele. Flere faktorer har betydning for knogleopbygning og knogletab.
Den mængde knogle, man opbygger som ung, afhænger til dels af arvelige forhold. Den måde, man lever på, spiller også en rolle. For lidt kalcium i kosten, for lidt D-vitamin, manglende motion og undervægt kan medføre, at man opbygger for lidt knogle.
Tidlig overgangsalder (før 45 år), tobaksrygning, undervægt, manglende motion og mangel på D-vitamin og kalcium kan desuden øge knogletabet med alderen.
Hvilke sygdomme kan øge risikoen?
En række kroniske sygdomme kan medføre et øget knogletab. Det er:
Der kan desuden opstå lav-energibrud ved visse sygdomme i knoglemarven (myelomatose). En særlig form for knogleskørhed kan i meget sjældne tilfælde opstå i sidste del af graviditeten eller umiddelbart efter fødslen.
Hvilken medicin kan øge risikoen?
Længere tids behandling med binyrebarkhormon (prednisolon) kan desuden nedsætte knoglemængden og medføre, at man får knogleskørhed.
Binyrebarkhormon er nødvendig ved behandling af mange sygdomme, hvor behandlingen i sig selv kan modvirke tendensen til knogleskørhed ved at bedre almentilstanden og mindske smerter, så man har større mulighed for at motionere.
Hvis man får prednisolon i doser på 5 mg eller mere per dag, anbefales det, at man får et tilskud af kalcium og D-vitamin for at nedsætte risikoen for knogleskørhed. Er behandlingen længerevarende (mere end tre måneder), bør man få foretaget en knoglescanning. Dette skal gøres for at vurdere, om der er behov for yderligere forebyggende behandling mod knogleskørhed.
Også andre typer medicinske behandlinger kan øge risikoen for knogleskørhed. Mange kvinder med brystkræft bliver behandlet med aromatasehæmmere, som har vist sig at øge risikoen for knogleskørhed. Kvinder i denne behandling bør derfor undersøges for knogleskørhed ved en knoglescanning, og hvis man har knogleskørhed, bør man blive behandlet for det.
Hvordan føles knogleskørhed?
En nedsat knoglemængde giver ikke i sig selv symptomer, hvis der ikke er knoglebrud. Har man smerter uden knoglebrud, må man undersøge for andre årsager til smerterne.
Sammenfald af en ryghvirvel (brud på ryghvirvel) kan give akutte rygsmerter, der kan brede sig bælteformet omkring kroppen. Smerterne kan være meget voldsomme og kræve, at man bliver indlagt og behandlet med stærke smertestillende midler i kortere tid. Hos omkring halvdelen af de personer, der får brud på rygsøjlen, er der få eller ingen akutte symptomer, og kun cirka 10 procent kontakter læge.
Efterhånden som man får brud på flere ryghvirvler, vil man tabe legemshøjden, blive mere rundrygget og maven bule frem. Man kan have kroniske rygsmerter og smerter, fordi de nederste ribben skurrer mod hoftebenskammen. Efterhånden kan man måske ikke længere klare daglige gøremål eller arbejde, der belaster ryggen.
Underarmsbrud, hoftebrud, overarmsbrud og bækkenbrud behandles som andre brud med bandage, gips eller operation. Specielt efter de hoftebrud, der opstår i en høj alder, mister mange en del af deres førlighed til trods for genoptræning. De får behov for en stok eller et gangstativ eller må eventuelt flytte til beskyttet bolig eller plejehjem.
Hvad er faresignalerne?
Der er ingen faresignaler hos personer, der udvikler knogleskørhed. Man må i stedet være opmærksom på risikofaktorer. Der kan være behov for knoglescanning for at få en nærmere vurdering af risikoen for knogleskørhed, hvis man har en eller flere risikofaktorer:
-
Der er knogleskørhed i familien (forældre, søskende eller børn).
-
Overgangsalderen er indtrådt før det 45. år.
-
Man er mager, således at BMI (body mass index) er mindre end 19 kilo/m2. BMI udregnes som vægt/(højde x højde). For eksempel: 65 kilo divideret med (1,75 meter x 1,75 meter) = 21,2.
-
Man har haft et lav-energibrud i voksenalder.
-
Man er ryger.
-
Man er ældre end 80 år.
-
Man får eller har fået prednisolon i længere tid (mere end 5 mg per dag i over tre måneder).
Hvis man har rygsmerter eller er blevet lavere, kan der være behov for, at man får lavet en røntgenundersøgelse af ryggen for at se, om der er sammenfald af en ryghvirvel (brud på ryghvirvel).
Hvad kan man selv gøre?
Det vigtigste er, at man overholder og bevarer en knoglevenlig livsstil livet igennem. Det gør man ved at:
-
Dyrke motion. Hvis man er sengeliggende, taber man hurtigt knogle, hvorimod daglig motion begrænser det aldersbetingede knogletab. Det må gerne være idræt, sport eller dans. For ældre personer vil en halv times gang være udmærket. Fysisk aktivitet livet igennem nedsætter også risikoen for fald.
-
Få calcium nok. Hos raske voksne anbefales 800 milligram calcium om dagen. Mange forskere i knogleskørhed anbefaler dog op til 1.200 mg om dagen til kvinder, der har passeret overgangsalderen og til mænd over 65 år.
-
Få D-vitamin nok. Den daglige danske kost indeholder sædvanligvis ikke D-vitamin nok, og indvandrere fra den nære orient, vegetarer og mange ældre får slet ikke nok. Anbefalingen til voksne under 65 år lyder på et dagligt indtag af D-vitamin på 7,5 mikrogram (300 enheder). Ældre over 65 år bør dagligt indtage 10 mikrogram (400 enheder) D-vitamin. På en solskinsdag vil ophold udendørs i 30-60 minutter med sol på ansigt og underarme give et betragteligt bidrag til dagens vitamin D behov. Til de fleste personer over 65 år, personer med risiko for knogleskørhed eller påvist knogleskørhed anbefales et tilskud på 20 - 40 mikrogram (800 enheder) dagligt. En almindelig vitamintablet indeholder i de fleste tilfælde 5 mikrogram eller 200 enheder. Tabletter indeholdende forskellige mængder D-vitamin fås i håndkøb.
Læs mere om, hvordan du sikrer dig tilstrækkeligt med calcium og D-vitamin gennem kosten eller tilskud her: Knoglevenlig kost
-
Undgå rygning. Hvert sjette hoftebrud kan forklares med rygning. Hvis man stopper med at ryge forbedres knoglemineralindholdet.
-
Have et begrænset alkoholforbrug. En moderat alkoholindtagelse på op til 14 genstande om ugen for mænd og op til 7 for kvinder medfører ingen øget risiko for knogleskørhed.
-
Indrette hjemmet og hverdagen, så risikoen for at falde bliver mindre. Det vil sige ingen løse tæpper eller ledninger på gulvet, godt lys overalt, håndgreb ved trapper og ved bad. Sygelige tilstande, der medfører svimmelhed, faldtendens og nedsat syn, kan øge risikoen for at falde. Det samme gælder behandling med nervemedicin, sovemedicin, blodtryksnedsættende medicin og vanddrivende medicin.
Hvordan stiller lægen diagnosen knogleskørhed?
Har man haft et ryghvirvelsammenfald eller et knoglebrud på lårbenshalsen uden forudgående fald eller efter for eksempel et fald på gulv eller fortovet, er diagnosen som regel klar. Man skal dog alligevel udelukke andre sygdomme, der kan forårsage øget risiko for knoglebrud, for eksempel D-vitamin mangel eller forhøjet stofskifte. Har man et sådan brud, er en knoglescanning ikke nødvendig for at få stillet diagnosen eller opnå tilskud til den medicinske behandling. En scanning kan dog give oplysninger om risikoen for at få knoglebrud i fremtiden samt give en mulighed for at følge effekten af den medicinske behandling.
Har man ikke haft et af disse brud, kan man kun få stillet diagnosen ved at få lavet en knoglescanning (DXA-scanning). Ved en knoglescanning får man undersøgt knoglemineralindholdet i lænderyggen og hofteregionen. Det anbefales at få foretaget en sådan undersøgelse, hvis man har en eller flere af følgende risikofaktorer for udvikling af knogleskørhed:
-
der er knogleskørhed i familien
-
man har haft et lav-energi brud i voksenalder
-
overgangsalderen er indtruffet før det 45. år
-
hvis legemsvægten er lav (BMI skal være mindre end 19 kilo/m2)
-
hvis man er ryger
-
hvis man er ældre end 80 år
-
hvis man har været eller forventes at skulle være i prednisolonbehandling gennem længere tid
-
hvis man har eller har haft en af de ovenfor nævnte sygdomme, der kan medføre knogleskørhed.
For at stille den korrekte diagnose er det desuden nødvendigt med en almindelig lægeundersøgelse samt en blodprøve og eventuelt en urinprøve. Formålet med disse undersøgelser er at udelukke, at knogleskørhed skyldes en af de mange sygdomme, der kan medføre knogleskørhed. Der bør også undersøges for D-vitamin-mangel,, som er hyppig i Danmark.
Udsigt for fremtiden
Hvis man endnu ikke har haft brud, men fået påvist knogleskørhed ved en knoglescanning, har man en moderat øget risiko for at pådrage sig et brud. Risikoen er højere jo flere risikofaktorer, og jo lavere knoglemineral indhold, man har. De medicinske behandlinger kan nedsætte denne risiko med cirka 50 procent.
Har man haft et knoglebrud på grund af knogleskørhed, har man øget risiko for at få nye knoglebrud, hvis sygdommen ikke behandles. Risikoen er øget to til otte gange, afhængig af typen af knoglebrud, køn, alder og ens tendens til at falde. Er knoglemængden samtidig betydelig nedsat, kan risikoen være øget op til 75 gange. De medicinske behandlinger kan også nedsætte meget høj risiko for nye knoglebrud med cirka 50 procent.
Brud i ryggen kan medføre, at man bliver mere og mere krumbøjet og aftager i legemshøjde. Man kan have vedvarende smerter, som kræver smertestillende medicin, og ens daglige aktivitetsniveau kan blive nedsat, fordi man har smerter og indskrænket bevægelighed.
Der vil ofte være behov for stok eller gangstativ, og mange vil blive afhængige af andres hjælp. 12-20 procent af dem, der får hoftebrud, vil dø inden for det første år efter bruddet.
Hvordan behandles knogleskørhed?
Underarmsbrud, hoftebrud, overarmsbrud og bækkenbrud behandles som andre brud med bandage, gips eller operation. Specielt efter de hoftebrud, der opstår i en høj alder, mister mange en del af deres førlighed til trods for genoptræning. De får behov for stok eller gangstativ eller eventuelt boligskift til beskyttet bolig eller plejehjem.
Brud på lårbenshals eller ryghvirvel på grund af knogleskørhed medfører, at man uden scanning kan få tilskud til medicinsk behandling af knogleskørhed efter ansøgning. Dette gælder ikke for de øvrige brud. Her er det nødvendigt at vise, at knoglemængden er nedsat med en knoglescanning. Personer, der får påvist knogleskørhed enten på grund af brud på ryghvirvel eller lårbenshals eller ved en knoglescanning, bør tilbydes medicinsk behandling for dette. Der er mange forskellige behandlinger, men fælles for dem er, at de nedsætter risikoen for knoglebrud med cirka 50 procent.